Aufnahme 1
Lungentuberkolose
Klinik:
Ein 47-jähriger Patient mit bekannter Lungentuberkulose (bakteriologisch gesichert) leidet unter neu aufgetretenen lumbosakralen Schmerzen. Aktuell ist die mikroskopische Untersuchung des Sputums negativ. Es soll eine ossäre Beteiligung der TBC ausgeschlossen werden.
Untersuchung/Befund:
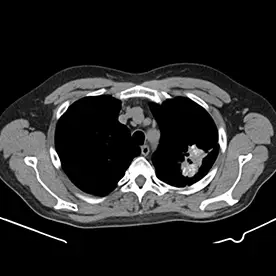
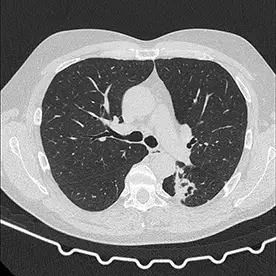
In der angefertigten CT des Thorax und Abdomens zeigen sich zwei große Lungenherde mit teils diffusen Verkalkungen und kleinen Kavernenbildungen im apikalen Ober- und Unterlappen links (Bild 1 und 2). Da es sich um eine ausgeheilte Infektion zu handeln scheint, kann man hier von einem Simon-Spitzenherd sprechen.
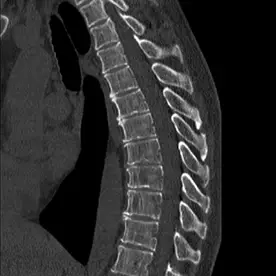
In der sagittalen Rekonstruktion im Knochenfenster (Bild 3) zeigt sich eine Osteopenie mit degenerativen Veränderungen im Altersmaß und teils mehrsklerosierten Irregularitäten der Grund- und Deckplatten der unteren BWS und des thorakolumbalen Übergangs. Kein Nachweis von suspekten osteolytischen oder entzündlichen ossären Prozessen im Rahmen einer ossären Manifestation der Lungentuberkulose.
Beurteilung:
Bild einer Lungentuberkulose ohne knöcherne Manifestation.
Epidemiologie
Tuberkulose (TB) ist eine bakterielle Multisysteminfektion, die häufig die Lunge befällt. Es kann sich um eine tuberkulöse Primärinfektion, eine Sekundärinfektion oder um eine chronische Narbenbildung handeln. Tuberkulose kann auch auf einem Röntgenbild der Lunge als Lymphadenopathie oder gar als nur ein Erguss zu sehen sein.
Tuberkulose ist in Entwicklungsländern nach wie vor sehr verbreitet. Weltweit sind jährlich etwa 10 Millionen Menschen positiv mit Tuberkulose infiziert. In den westlichen Industrieländern ist die Tuberkulose selten geworden, doch nimmt sie bei immungeschwächten Patient:innen, insbesondere bei HIV/AIDS-Patient:innen, zu. Schätzungsweise 5 % der HIV-Patient:innen haben eine Infektion mit Mycobacterium tuberculosis, die sich klinisch bemerkbar macht, wenn die CD4+-Zahl auf unter 350 Zellen/mm3 sinkt, typischerweise mit dem Befund einer postprimären Lungentuberkulose.
Pathologie/Labor:
Die Lungentuberkulose wird durch das Mykobakterium tuberculosis ausgelöst und ist eine akute oder chronische Infektionskrankheit. Der Nachweis gelingt direkt aus sämtlichen Körpersekreten mittels Ziehl-Neelsen Färbung.
Der Verlauf kann in unterschiedliche Stadien eingeteilt werden:
- Primärtuberkulose: Erstinfektion eines Organismus per inhalationem als Tröpfcheninfektion.
- latente Tuberkuloseinfektion: Erstinfektion mit erfolgreicher Eindämmung des Erregers, jedoch Persistenz im Organismus
- postprimäre Tuberkulose: reaktivierte Tuberkulose nach einer bereits stattgehabten Infektion und Reaktivierung aus einem Primärkomplex.
Primäre Lungentuberkulose
Bei der primären Lungentuberkulose kann der anfängliche Infektionsherd überall in der Lunge liegen und hat ein unspezifisches Erscheinungsbild, das von zu klein, um nachweisbar zu sein, bis hin zu fleckigen Konsolidierungsbereichen oder sogar einer lobären Konsolidierung reicht. Röntgenologische Hinweise auf eine Parenchyminfektion finden sich bei 70 % der Kinder und 90 % der Erwachsenen. Cavernenbildung (Höhlenbildung) ist bei primärer TB ungewöhnlich und kommt nur in 10-30 % der Fälle vor. In den meisten Fällen wird die Infektion lediglich als ein Pleuraerguss erkennbar und es bilden sich verkäsende Granulome (Tuberkulom), die in der Regel schließlich verkalken und dann als sog. „Ghon-Läsion“ bezeichnet werden.
Der auffälligste Befund, vor allem bei Kindern, ist die ipsilaterale, hiläre und angrenzende mediastinale (paratracheale) Lymphadenopathie,wobei die rechte Seite mehr betroffen ist als die kontralaterale. Sie findet sich bei über 90 % der Fälle von primärer TB im Kindesalter, aber nur bei 10-30 % der Erwachsenen. Diese Knoten haben CT-morphologisch oft einen zentral hypodensen Kern und eine hyperdensere Hülle. Gelegentlich können diese Knoten die benachbarten Atemwege komprimieren, wodurch eine davon distale Atelektase entstehen können.
Pleuraergüsse als Begleiterscheinung sind bei Erwachsenen häufiger und treten in 30-40 % der Fälle auf, während sie bei Kindern nur in 5-10 % der Fälle vorhanden sind.
Bei immungesunden Patient:innen bilden sich sowohl der Lungenbefall als auch die Lymphadenopathie (Lymphknitenvergrößerung) zurück. Eine Verkalkung der Lymphknoten wird in 35 % der Fälle beobachtet. Wenn ein verkalkter Knoten und eine „Ghon-Läsion“ vorhanden sind, wird die Kombination als „Ranke-Komplex“ bezeichnet.
Post-primäre Lungentuberkulose
Die post-primäre Lungentuberkulose, die auch als Reaktivierungstuberkulose oder Sekundärtuberkulose bezeichnet wird, tritt erst Jahre später auf, häufig im Zusammenhang mit einem verminderten Immunstatus. In der Mehrzahl der Fälle entwickelt sich die postprimäre Tuberkulose in der Lunge entweder in den hinteren Segmente der oberen Lungenflügeloder obere Segmente der Unterlappen.
Postprimärinfektionen gehen weitaus häufiger mit Cavernen einher als Primärinfektionen und treten in 20-45 % der Fälle auf. In der überwiegenden Mehrheit der Fälle entwickeln sie sich in den hinteren Segmenten der Oberlappen (85 %). Die Entwicklung eines Luft-Flüssigkeits-Speigels impliziert eine Kommunikation mit den Atemwegen und ist als offene. TB zu beachten. Eine endobronchiale Ausbreitung entlang der nahegelegenen Atemwege mit kleinen Knoten ist ein relativ häufiger Befund, der auf dem CT relativ gut abgrenzbar ist („Tree-in-Bud“Zeichen).
Eine Vergrößerung der hilären Lymphknoten wird nur in etwa einem Drittel der Fälle beobachtet. Lobäre Konsolidierung, Tuberkulombildung und Miliartuberkulose sind typische Veränderungen der post-primären Tuberkulose.
Miliäre Lungentuberkulose
Die Miliartuberkulose ist selten, hat aber eine schlechtere Prognose. Sie stellt eine hämatogene Dissemination einer unkontrollierten Tuberkuloseinfektion dar. Sie tritt sowohl bei primärer als auch bei post-primärer Tuberkulose auf.
Miliäre Ablagerungen sind 1-3 mm große Knötchen, die einheitlich groß und gleichmäßig verteilt sind.
Therapie/Prognose:
Eine Behandlung erfolgt in der Regel nur bei fortschreitender Primärtuberkulose (viele der Fälle sind asymptomatisch), Miliärtuberkulose oder Postprimärinfektion.
Die bevorzugte Behandlung ist die Verabreichung mehrerer Antibiotika über einen längeren Zeitraum, die auf das Ansprechen des spezifischen Bakteriumstammes abgestimmt sind. Heute zeigen sich leider auch multiresistente Mykobakterien, bei der die Therapie erschwert ist.
Jeder Patient und jede Patientin mit Tuberkulose sollte als infektiös betrachtet werden, bis eine Sputumuntersuchung durchgeführt wurde, und die Patient:innen sollten in einer Isolationsstation untergebracht werden. In Deutschland handelt es sich um eine meldepflichtige Krankheit.
Differentialdiagnose:
Die Differentialdiagnose hängt von der Art und dem Muster der Infektion ab:
- Differentialdiagnose von miliären pulmonalen Verönderungen: Metastasen, Pilzinfektionen, Sarkoidose, Pneumokoniosen, pulmonale Hämosidersose usw.
- Differentialdiagnose einer alveolären pulmonalen Konsolidierung
- Differentialdiagnose einer pulmonalen Cavernenbildung
Bronchialkarzinom (Lungenkrebs, v.a Plattenepithelkarzinom), Rheumatische Erkrankungen, Sarkoidose (selten), Andere Infektionen mit Abszessbildungen, usw.
Literatur
- Seo JB, Im JG, Goo JM et-al. Atypical pulmonary metastases: spectrum of radiologic findings. Radiographics. 21 (2): 403-17. Radiographics (full text) - Pubmed citation
- Woodring JH, Fried AM. Significance of wall thickness in solitary cavities of the lung: a follow-up study. AJR Am J Roentgenol. 1983;140 (3): 473-4. doi:10.2214/ajr.140.3.473 - Pubmed citation
- Jeong YJ, Lee KS. Pulmonary tuberculosis: up-to-date imaging and management. AJR Am J Roentgenol. 2008;191 (3): 834-44. AJR Am J Roentgenol (full text) - doi:10.2214/AJR.07.3896 - Pubmed citation
- Ryu JH, Swensen SJ. Cystic and cavitary lung diseases: focal and diffuse. Mayo Clin. Proc. 2003;78 (6): 744-52. doi:10.4065/78.6.744 - Pubmed citation
- Gadkowski LB, Stout JE. Cavitary pulmonary disease. Clin. Microbiol. Rev. 2008;21 (2): 305-33, table of contents. doi:10.1128/CMR.00060-07 - Free text at pubmed - Pubmed citation
- Cantin L, Bankier AA, Eisenberg RL. Multiple cystlike lung lesions in the adult. AJR Am J Roentgenol. 2010;194 (1): W1-W11. doi:10.2214/AJR.09.3540 - Pubmed citation
- Hansell DM, Bankier AA, Macmahon H et-al. Fleischner Society: glossary of terms for thoracic imaging. Radiology. 2008;246 (3): 697-722. Radiology (full text) - doi:10.1148/radiol.2462070712 - Pubmed citation
- Fox DL, Müller NL. Pulmonary cryptococcosis in immunocompetent patients: CT findings in 12 patients. AJR Am J Roentgenol. 2005;185 (3): 622-6. doi:10.2214/ajr.185.3.01850622 - Pubmed citation
- Gafoor K, Patel S, Girvin F, Gupta N, Naidich D, Machnicki S, Brown KK, Mehta A, Husta B, Ryu JH, Sarosi GA, Franquet T, Verschakelen J, Johkoh T, Travis W, Raoof S. Cavitary Lung Diseases: A Clinical-Radiologic Algorithmic Approach. (2018) Chest. 153 (6): 1443-1465. doi:10.1016/j.chest.2018.02.026 - Pubmed
- Parkar AP, Kandiah P. Differential Diagnosis of Cavitary Lung Lesions. (2016) Journal of the Belgian Society of Radiology. 100 (1): 100. doi:10.5334/jbr-btr.1202 - Pubmed